Первый раз на Pharmnews.kz?
Войдите, чтобы читать, писать статьи и обсуждать всё, что происходит в мире. А также, чтобы настроить ленту исключительно под себя.
ЗарегистрироватьсяВойдите, чтобы читать, писать статьи и обсуждать всё, что происходит в мире. А также, чтобы настроить ленту исключительно под себя.
Зарегистрироваться
Путаница в названиях лекарств – один из ключевых факторов медицинских и фармацевтических ошибок, которые могут привести к нежелательным эффектам и летальному исходу. Говорят, что от ошибок никто не застрахован, но, когда мы говорим о здоровье этот жизненный постулат приобретает несколько иной смысл и оптимизма не внушает.
.jpg)
«Лекарственные препараты – эффективные средства защиты здоровья. Однако неправильное назначение, неправильный прием или низкое качество препаратов чреваты серьезными последствиями, – отметил Генеральный директор ВОЗ д-р Тедрос Адханом Гебрейесус. – Никто не должен терпеть ущерб при обращении за помощью». Ошибки медиков и фармацевтов можно свести к минимуму с помощью изменений в системе фармопеки и аптечной практики.
Дезориентация в названиях лекарств - это предмет многолетних исследований, которые проводятся учеными и регуляторами в разных странах. И занимается этим Институт изучения безопасных методов лечения (ISMP).
По данным BMJ Open Quality (2018 г.) неправильная выдача лекарств приводит к частоте ошибок при приеме лекарств от 0,014% до 55%, около 1,5% всех рецептов имеют ошибки, при внутривенном введении лекарств доля ошибок составляет 48-53%.
В настоящее время в список самых опасных в этом отношении наименований лекарственных средств ISMP добавил более 80 новых пар препаратов – и теперь он включает около 528 пар ЛС, которые могут дезориентировать врача или фармацевта.
Как составляется список ISMP
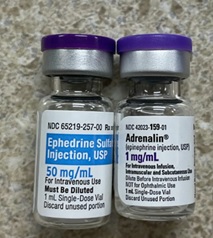 Институт по безопасности медицинского использования (ISMP) приступил к ведению списка запутанных названий лекарств, ранее характеризованных схожими или созвучными терминами, еще в 2008 году. Новая версия списка является обновлением предыдущей, представленной в 2019 году. Главной целью поддержания этого перечня является повышение осведомленности о возможности совершения серьезных медицинских ошибок в случае назначения неверного препарата из-за схожести в названиях фармпродуктов.
Институт по безопасности медицинского использования (ISMP) приступил к ведению списка запутанных названий лекарств, ранее характеризованных схожими или созвучными терминами, еще в 2008 году. Новая версия списка является обновлением предыдущей, представленной в 2019 году. Главной целью поддержания этого перечня является повышение осведомленности о возможности совершения серьезных медицинских ошибок в случае назначения неверного препарата из-за схожести в названиях фармпродуктов.
Значительная часть новых дополнений к списку касается цефалоспоринов, антибиотиков, представляющих собой 20 из 82 последних включений. На новом перечне также фигурируют вакцины от гриппа, препарат гидрохлоротиазид, часто путаемый с гидроксихлорохином, а также ряд брендовых наименований, таких как Lasix и Wakix, Pitressin и Pitocin, Remeron и Rozerem.
Однако узнавание названий этих препаратов через изучение списка ISMP представляет лишь первый этап в предотвращении ошибок при назначении и приеме лекарств. Согласно мнению экспертов, поставщики медицинских услуг также должны предпринимать другие меры для снижения вероятности путаницы в наименованиях лекарств, что может быть достигнуто с использованием различных методов, описанных в материалах Medscape Medical News.
Какие методы могут помочь избежать ошибок
Написание с помощью заглавных букв.
1.Выборочное использование прописных букв в названии лекарства для исключения путаницы в сходных названиях препаратов. FDA и ISMP рекомендуют использовать этот прием прописные буквы + жирный шрифт. Он существенно облегчит дифференцировку похожих названий на этикетках продуктов – сравните vinBLAStine и vinCRIStine.
Например
13 июня 2011 г. FDA опубликовало предупреждение о высокой вероятности медицинских ошибок, связанных со случайным использованием препарата рисперидон (ТН риспердал) вместо препарата ропинирол (ТН реквип) и наоборот. Рисперидон относится к антипсихотическим ЛС и применяется для лечения шизофрении, биполярного нарушения, поведенческих расстройств при аутизме. Ропинирол является агонистом дофамина и используется в терапии болезни Паркинсона и синдрома беспокойных ног. Эксперты FDA рекомендовали фирмам-производителям референтных лекарственных препаратов реквип (компания GlaxoSmithKline) и риспердал (компания Johnson & Johnson) принять меры, уменьшающие возможность возникновения путаницы в названиях этих лекарств. Такие же действия были предприняты и в отношении компаний, выпускающих генерики с МНН рисперидон и ропинирол. В частности, производителям предлагалось изменить дизайн упаковок препаратов, так как они очень похожи, имеют одинаковый цвет фона и текста, в написании названий используется сходный размер шрифта. Кроме того, оба ЛС выпускаются в одинаковой лекарственной форме (таблетки), имеют одинаковые дозировки (0,25; 0,5; 1,0; 2,0; 3,0 и 4,0 мг) и режим дозирования (1 или 2 раза в сутки). Также нельзя исключить, что эти препараты в аптеке могут храниться рядом друг с другом, если лекарства сортируют по названиям в алфавитном порядке. Некоторые компании выпускают оба генерика, что приводит к еще большей путанице.
2.Электронный рецепт.
Такой вид рецепта тоже помогает устранить риск путаницы. Если сравнить неразборчивый и малопонятный ручной рецепт с электронным, то последний явно выигрывает. Но может иметь и обратную сторону: при обработке заказа фармацевт как правило вводит нескольку первых букв названия препарата, а затем в поле компьютер выкинет ему подсказки, в которых перечисляются несколько названий лекарств — и он может легко кликнуть не на то. По этой причине ISMP и другие эксперты рекомендуют набирать не менее пяти букв при поиске лекарства в электронной системе. Лучше всего в рецепте использовать брендовое наименование и МНН, этот способ послужит двойной проверкой.
3.Указание показания.
Если в рецепте на сильнодействующее снотворное Ambien написано: «Для сна», это уменьшит риск получения созвучного вазодилататора амбризентана.
4.Сканирование штрих-кода.
При сканировании штрих-кода можно выявить и исправить ошибку, если провизор взял не то лекарство.
5.Обучение потребителей.
Медработники могут информировать потребителей о том, как свести к минимуму риск получения «не того» лекарства.
Новинки – это повод для ошибок?
Предлагаемые специалистами меры по предотвращению медицинских и фармацевтических ошибок крайне необходимы. Согласно отчету за 2023 год, только в США каждый год умирают от 7000 до 9000 человек из-за неправильного приема лекарств. Точный процент этих ошибок, связанных с путаницей в наименованиях, неизвестен.
В 2022 году медсестра из Теннесси была осуждена за грубую халатность и неосторожное убийство на условный срок в три года после того, как по ошибке подала своему пациенту миорелаксант векуроний вместо седативного препарата Versed.
По данным Medscape Medical News, одной из причин увеличения частоты ошибок при приеме и отпуске лекарств является большое количество новых препаратов, поступающих на рынок. С 2013 по 2022 год FDA в среднем одобряла 43 новых препарата ежегодно.
Американский регулятор осознает масштабы и причины проблемы. Чтобы избежать схожести новых названий с уже существующими на рынке, FDA разработало обширные рекомендации для производителей по неймингу, применимые к еще не утвержденным препаратам.
Для снижения рисков агентство также предлагает программу РОСА. Программа представляет собой инструмент, разработанный с использованием усовершенствованного алгоритма, который направлен на оценку сходства между двумя наименованиями лекарств.
Данная программа функционирует на основе сравнения фонетических и орфографических аспектов названий лекарственных средств. Алгоритм POCA учитывает звуковые и графические характеристики слов, определяя степень их схожести. В процессе работы POCA осуществляет анализ базы данных, которая регулярно обновляется с появлением новых препаратов.
Для минимизации рисков ошибок при наименованиях лекарств фармацевтическими компаниями рекомендуется использовать POCA. Программа помогает избежать ситуаций, когда названия новых препаратов звучат или выглядят слишком схоже с уже существующими на рынке.
Как свидетельствуют отчеты, применение технологий действительно способствует снижению уровня ошибок. Например, доля жалоб на фармацевтов, связанных с путаницей при выдаче лекарств, уменьшилась с 43,8% в 2013 году до 36,8% в 2018 году. Также отмечено уменьшение числа жалоб на неправильную дозировку: с 31,5% до 15,3%.
Научные исследования позволяют сделать вывод, что данному улучшению способствовали внедрение информационных технологий и автоматизации, хотя определенный процент «недоразумений» все еще присутствует, вызванный системными ошибками и человеческим фактором.



Комментарии
(0) Скрыть все комментарии